Mây tím
Ngày tham gia: 24 Oct 2007
Số bài: 10919
|
 Gửi: Thu Mar 13, 2025 11:17 pm Tiêu đề: Ai Nên Chích Liều Tăng Cường Chống Bệnh Sởi? Gửi: Thu Mar 13, 2025 11:17 pm Tiêu đề: Ai Nên Chích Liều Tăng Cường Chống Bệnh Sởi? |
|
|
| Ai Nên Chích Liều Tăng Cường Chống Bệnh Sởi? |
| | | | 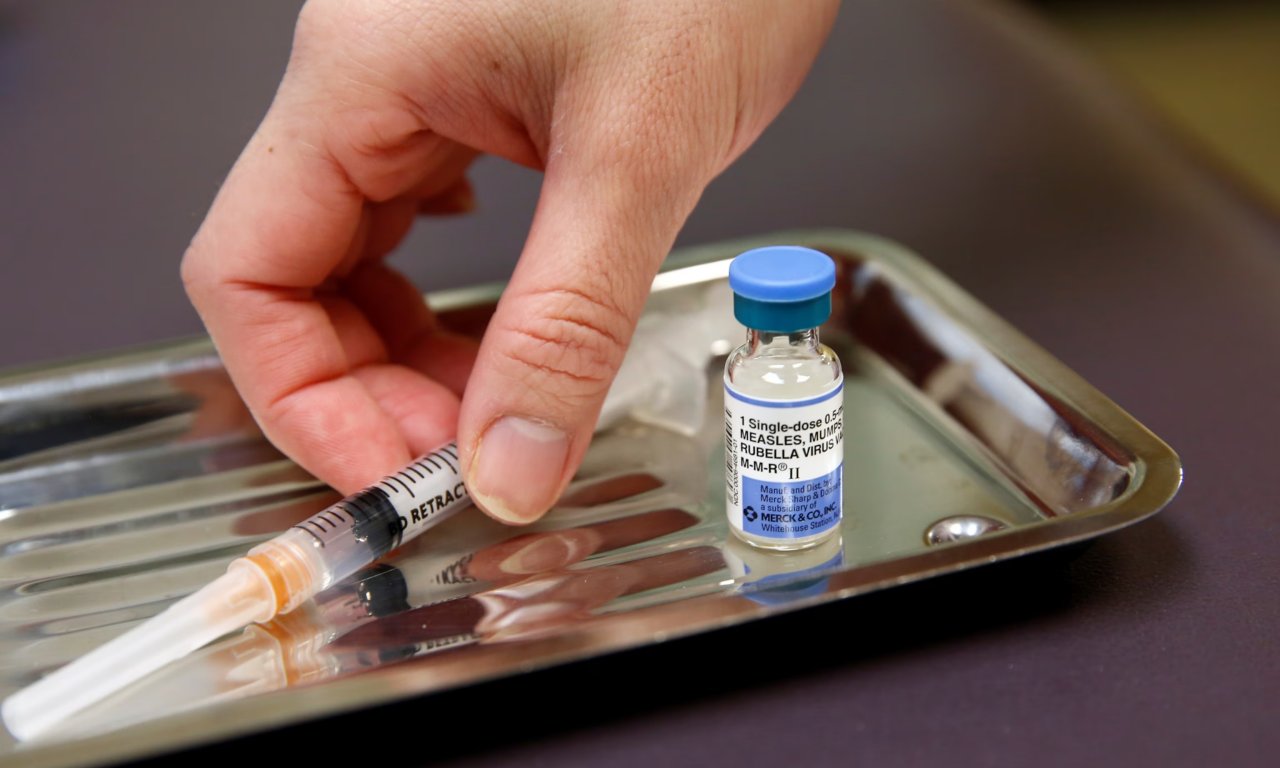 Bệnh sởi đang bùng phát trở lại tại nhiều tiểu bang của Hoa Kỳ do tỷ lệ chích ngừa sụt giảm trong thập niên gần đây. Các chuyên viên khuyến cáo những ai không chắc chắn về tình trạng chích ngừa sởi của mình thì nên chích liều tăng cường để bảo đảm an toàn. |
|
| | | | |
Dù được tuyên bố là đã bị xóa bỏ ở Hoa Kỳ từ 25 năm trước, bệnh sởi (measles) đang quay trở lại với tốc độ đáng báo động. Chỉ trong hai tháng, đã có 146 trường hợp mắc bệnh sởi đã được ghi nhận tại tây bắc Texas, trong đó có một trẻ nhỏ đã tử vong. Ngoài Texas, các đợt bùng phát nhỏ hơn cũng xuất hiện tại New Mexico, California, Georgia, New Jersey, Rhode Island và một số tiểu bang khác.
Phần lớn các ca bệnh xảy ra ở trẻ em, nhưng điều đáng chú ý là hơn hai mươi bệnh nhân tại Texas là người lớn. Điểm chung giữa hầu hết những người nhiễm bệnh là phần lớn họ chưa được chích ngừa hoặc chích ngừa chưa đủ.
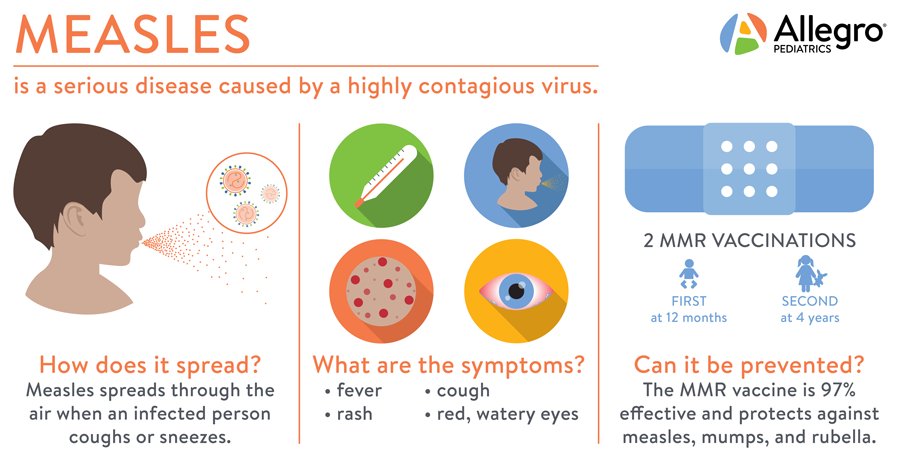
Bệnh sởi là một bệnh truyền nhiễm nguy hiểm do siêu vi trùng gây ra, lây lan nhanh, có thể dẫn đến nhiều biến chứng nghiêm trọng và hiện chưa có phương pháp điều trị. Cách phòng ngừa duy nhất là chích ngừa đầy đủ.
Từ năm 1971, vaccine phòng bệnh sởi được kết hợp với vaccine phòng bệnh sưng hạch (mumps) và rubella (MMR) để giúp việc chích ngừa thuận tiện hơn. Tuy nhiên, trong thập niên gần đây, tỷ lệ chích ngừa tại Hoa Kỳ đã giảm, đây cũng là nguyên nhân khiến bệnh sởi bùng phát trở lại.
Các chuyên viên về bệnh truyền nhiễm khuyến cáo rằng mọi người nên coi lại tình trạng chích ngừa để xem mình đã được bảo vệ đầy đủ trước bệnh sởi hay chưa. Tuy nhiên, điều này có thể không dễ dàng đối với một số người cao niên. Lý do là vì khi vaccine bệnh sởi lần đầu tiên được khai triển (vào thập niên 1960), có nhiều loại vaccine khác nhau. Một số người đã được chích loại vaccine đầu tiên, nhưng sau đó, có nghiên cứu cho thấy một số loại này không có hiệu quả như mong đợi.
Bác sĩ Adam Ratner, chuyên viên về bệnh truyền nhiễm nhi khoa tại Bệnh viện Nhi đồng Hassenfeld thuộc NYU Langone ở New York, và là tác giả cuốn sách “Booster Shots” nói về lịch sử bệnh sởi, cho biết: “Chắc hẳn có nhiều người nghĩ rằng họ đã miễn dịch, nhưng thực ra có thể là không.” |
|
| | | |  | | | | |
Vì sao bệnh sởi lại nguy hiểm?
Sởi là một trong những bệnh truyền nhiễm mạnh nhất trên thế giới. Một bệnh nhân có thể lây cho 12 đến 18 người khác. Nếu họ bước vào một căn phòng có 100 người chưa chích ngừa, thì sẽ có đến 90 người có nguy cơ mắc bệnh.
Điều đáng lo ngại là siêu vi trùng sởi có thể tồn tại trong không khí đến hai giờ, có nghĩa là dù bệnh nhân đã rời khỏi phòng, bất kỳ ai chưa chích ngừa bước vào nơi đó vẫn có nguy cơ bị nhiễm bệnh.
Khác với nhiều bệnh đường hô hấp khác, hầu như tất cả những ai nhiễm bệnh sởi đều có triệu chứng rõ ràng, thường sẽ bắt đầu xuất hiện sau khoảng một đến hai tuần. Lori Handy, phó giám đốc Trung tâm Giáo dục Vaccine tại Bệnh viện Nhi đồng Philadelphia, cho biết: “Không giống như cảm lạnh hay cúm, bệnh sởi không có trường hợp nhẹ. Không có ai mà chỉ bị sổ mũi một chút rồi thôi.”
Triệu chứng phổ thông nhất của bệnh sởi là phát ban trên mặt và lan rộng ra toàn bộ cơ thể, nhưng bệnh nhân cũng có thể bị ho, sổ mũi, sốt cao (có thể lên tới 104°F/40°C), đau và đỏ mắt. Ratner cho biết: “Những trường hợp không cần phải vào bệnh viện cũng rất khổ sở.”
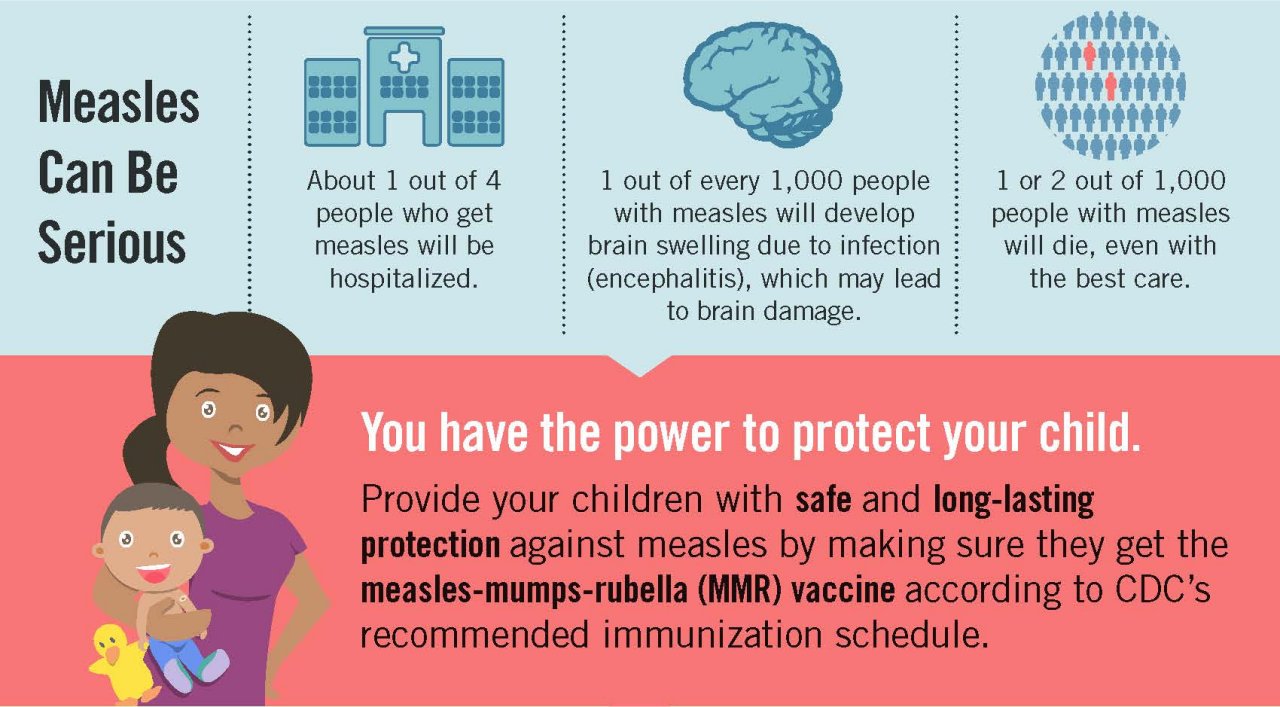
Một số bệnh nhân còn gặp phải biến chứng nghiêm trọng như viêm sưng phổi (pneumonia) hoặc viêm sưng óc (brain swelling). Theo Cơ quan Kiểm soát và Phòng bệnh Hoa Kỳ (CDC), 25% số ca mắc bệnh sởi năm nay đã phải vào bệnh viện. Một số người sau khi khỏi bệnh vẫn phải chịu hậu quả nặng nề như bị điếc hoặc mù lòa vĩnh viễn.
Bệnh sởi cũng có thể làm thay đổi hệ thống miễn dịch, khiến các tế bào B của cơ thể (B-cells) quên cách chống lại những bệnh từng gặp trước đó. Hiện tượng này được gọi là “mất trí nhớ miễn dịch” (immune amnesia), và có thể kéo dài trong nhiều năm.
Ngoài ra, bệnh sởi còn có tỷ lệ tử vong cao: 1 trên 1,000 ca bệnh – cao hơn nhiều so với cúm mùa, vốn chỉ có tỷ lệ tử vong 2 trên 100,000 ca. Trong đợt bùng phát tại Texas, có một trẻ nhỏ chưa được chích ngừa đã không thể qua khỏi. Đây cũng là trường hợp tử vong do bệnh sởi đầu tiên tại Hoa Kỳ kể từ năm 2015. Trước khi có vaccine, mỗi năm có khoảng 400 đến 500 người ở Hoa Kỳ chết vì bệnh sởi. |
|
| | | |  | | | | |
Những ai có nguy cơ cao?
Trẻ em là nhóm có nguy cơ cao nhất. Do đó, các chuyên viên y tế khuyến cáo tất cả trẻ em nên được chích liều vaccine đầu tiên vào khoảng 12 tháng tuổi, và liều thứ hai trước khi vào mẫu giáo.
Tại Texas, có 74% bệnh nhân dưới 18 tuổi. Điều này có thể phần nào liên quan đến sự khác biệt trong hệ thống miễn dịch của trẻ em và người lớn, nhưng yếu tố quan trọng hơn là tỷ lệ chích ngừa bệnh sởi đang giảm dần, do một số phụ huynh lo ngại về độ an toàn của vaccine.
Theo số liệu năm 2019, khoảng 8% trẻ em tại Hoa Kỳ chưa được chích ngừa bệnh sởi đầy đủ. Ở một số cộng đồng, đặc biệt là tại Texas, tỷ lệ này thậm chí còn cao hơn. Ngoài ra, đại dịch COVID-19 cũng có thể đã làm gián đoạn thời khóa biểu chích ngừa, khiến nhiều trẻ không được chích ngừa đúng hạn.
Một trong những lý do khiến trẻ em có nguy cơ mắc bệnh sởi cao hơn là do các con tiếp xúc, ở gần nhau khi đi học. Theo Priya Sampathkumar, chuyên viên về bệnh truyền nhiễm tại Mayo Clinic ở Rochester, Minnesota, “trẻ nhỏ dành nhiều thời gian chơi đùa, học tập trong không gian kín, nên siêu vi trùng rất dễ dàng lây lan. Ngoài ra, phải tới khi trẻ lên 4, 5 tuổi thì mới được chích mũi vaccine MMR thứ hai, nên những bé nhỏ hơn vẫn chưa có đủ mức bảo vệ cần thiết.”
Nhóm có nguy cơ cao khác bao gồm những người lớn lên ở các quốc gia không có chương trình chích ngừa sởi định kỳ. Bên cạnh đó, có khoảng 3% dân số dù đã được chích ngừa đầy đủ nhưng vẫn không tạo được phản ứng miễn dịch hiệu quả. Đối với người cao niên, loại vaccine sởi được chích ngừa khi còn nhỏ cũng có thể ảnh hưởng đến sức miễn dịch hiện tại. |
|
| | | |  | | | | |
Vaccine sởi có hiệu quả kéo dài bao lâu?
FDA phê chuẩn vaccine sởi đầu tiên vào năm 1963, với hai loại được đưa vào sử dụng trong cùng năm đó. Thuốc của Merck là loại live vaccine, có chứa siêu vi trùng đã bị làm cho yếu đi để kích thích hệ thống miễn dịch mà không gây bệnh. Thuốc của Pfizer là inactivated vaccine, chứa siêu vi trùng đã bị diệt hoàn toàn.
Trong thập niên đầu tiên sau khi hai loại vaccine này ra đời, khoảng 15 triệu trẻ em ở Hoa Kỳ đã được chích ngừa một trong hai loại. Nhờ đó, đến năm 1966, số ca mắc bệnh sởi mỗi năm tại Hoa Kỳ đã giảm một nửa so với thời trước khi có vaccine.
Tuy nhiên, vào năm 1967, các nhà nghiên cứu phát giác ra rằng hiệu quả bảo vệ từ vaccine của Pfizer giảm rất nhanh chỉ sau sáu tháng, còn vaccine của Merck thì vẫn duy trì hiệu quả trong nhiều năm. Do đó, thuốc của Pfizer nhanh chóng bị loại bỏ khỏi thị trường.
CDC đề nghị rằng bất kỳ ai đã chích ngừa bệnh sởi trước năm 1968 nhưng không chắc mình đã tiêm loại vaccine nào thì nên đi tiêm ít nhất một liều cập nhật (updated shot). Những người trong độ tuổi từ 59 đến 68 tuổi (sinh vào khoảng năm 1956 - 1965) có thể nên chích thêm liều tăng cường (booster), thực ra là vaccine MMR hiện nay.
Những người đã được chích một liều vaccine sởi trước khi chương trình chích ngừa hai liều được áp dụng vào năm 1989 có mức bảo vệ khoảng 93%. Tuy nhiên, trong các đợt bùng phát lớn, các chuyên viên y tế có thể đề nghị họ tiêm thêm một liều để tăng sức đề kháng.
Riêng những người sinh trước năm 1957 không cần tiêm vaccine, vì vào thời điểm đó, bệnh sởi còn phổ thông và phần lớn đều có thể miễn dịch tự nhiên do đã từng bị bệnh sởi từ nhỏ.
Mặc dù có thể dựa vào độ tuổi để tính xem có cần chích ngừa hay không, nhưng có một cách chính xác hơn là thử máu để kiểm soát kháng thể.
Các nghiên cứu gần đây cho thấy hiệu quả của hai liệu vaccine loại live vaccine có thể kéo dài suốt đời. Theo một nghiên cứu quan sát tại Pháp, hiệu quả bảo vệ của vaccine chỉ giảm 0.22% mỗi năm, trong khi một nghiên cứu tại Anh ước tính mức suy giảm là khoảng 0.4% mỗi năm.
Điều này có nghĩa là, sau 45 năm, một người đã chích đủ hai liều live vaccine vẫn còn tới 98% sức miễn dịch ban đầu. Alexis Robert, nhà kiểu mẫu toán học về bệnh truyền nhiễm tại Trường Vệ sinh & Y học Nhiệt đới London, giải thích: “Nếu sức miễn dịch mà giảm nhanh, chúng ta sẽ thấy những đợt bùng phát lớn hơn nhiều vào lúc này.” Và nếu vaccine thật sự bị mất tác dụng nhanh, thì người cao niên cũng sẽ chiếm đa số các trường hợp bị bệnh sởi hiện nay. Nhưng thực tế, các ca bệnh hiện tại chủ yếu xảy ra ở trẻ em và thanh niên chưa được chích ngừa đầy đủ. |
|
| | | |  | | | | |
Chích ngừa: Biện pháp bảo vệ cộng đồng
Không phải ai cũng có thể chích vaccine MMR. Những người có hệ thống miễn dịch suy yếu, phụ nữ mang thai và những người bị dị ứng với thành phần vaccine không thể tiêm. Vì vậy, việc đạt tỷ lệ chích ngừa cao là cách duy nhất để bảo vệ nhóm đối tượng này. Ngưỡng miễn dịch cộng đồng cho bệnh sởi là khoảng 95%.
Ngoài việc ngăn ngừa bệnh sởi, vaccine còn có một ích lợi khác: nếu một người đã tiêm đủ hai liều nhưng vẫn bị nhiễm bệnh (trường hợp rất hiếm), họ sẽ ít có thể lây cho người khác. Thí dụ, vào năm 2017 ở Tây Ban Nha, một nam y tá làm việc tại phòng cấp cứu vô tình bị nhiễm sởi trong bệnh viện. Trước khi phát bệnh, anh này đã đi phi cơ và tiếp xúc với nhiều người, nhưng không ai bị lây bệnh.
Trong những thập niên gần đây ở Hoa Kỳ, ngày càng có nhiều người do dự không muốn đi chích ngừa cho chính mình và con cái. Tỷ lệ chích ngừa suy giảm, nhiều đợt bùng phát sởi xuất hiện. Năm 2019, tỷ lệ chích ngừa giảm mạnh đến mức Hoa Kỳ suýt không giữ được tình hình xóa bỏ bệnh sởi (elimination status, có nghĩa là nếu có ca bệnh xuất hiện, dịch sẽ được kiểm soát và dập tắt trong vòng một năm, không để siêu vi trùng lây lan rộng rãi trong cộng đồng).
Nguyên nhân khiến nhiều người không muốn chích ngừa vaccine MMR chủ yếu xuất phát từ nỗi lo về hiệu quả phụ, mặc dù chúng chỉ ở mức độ nhẹ như nhức bắp tay, mệt mỏi, sốt nhẹ hoặc phát ban nhẹ. Có rất ít trường hợp gặp tình trạng giảm tiểu cầu trong máu, nhưng thường đều không có gì nghiêm trọng và sẽ tự hết.
Ngoài ra, nhiều người vẫn còn tin vào tin tức sai lạc rằng vaccine MMR có liên quan đến bệnh tự kỷ (autism). Lời đồn này bắt nguồn từ một nghiên cứu gian lận vào năm 1998, sau đó đã bị giới khoa học bác bỏ hoàn toàn. Tuy nhiên, do ảnh hưởng của truyền thông và mạng xã hội, nhiều người vẫn tiếp tục lan truyền tin tức sai sự thật này, khiến nhiều bậc phụ huynh do dự trong việc chích ngừa cho con cái họ.
Theo Handy, đối với bất kỳ bệnh nào, chúng ta đều phải cân nhắc giữa các hiệu quả phụ của vaccine và nguy cơ khi bị nhiễm bệnh. Hiện tại, bệnh sởi đang quay trở lại, kéo theo nguy cơ viêm phổi, viêm óc, phải vào bệnh viện và thậm chí là tử vong. Vì vậy, theo bà, “mọi người nên lựa chọn cách an toàn và hiệu quả nhất là chích ngừa.” |
|
(theo Nationalgeographic, VB) |
|
|
|
|







